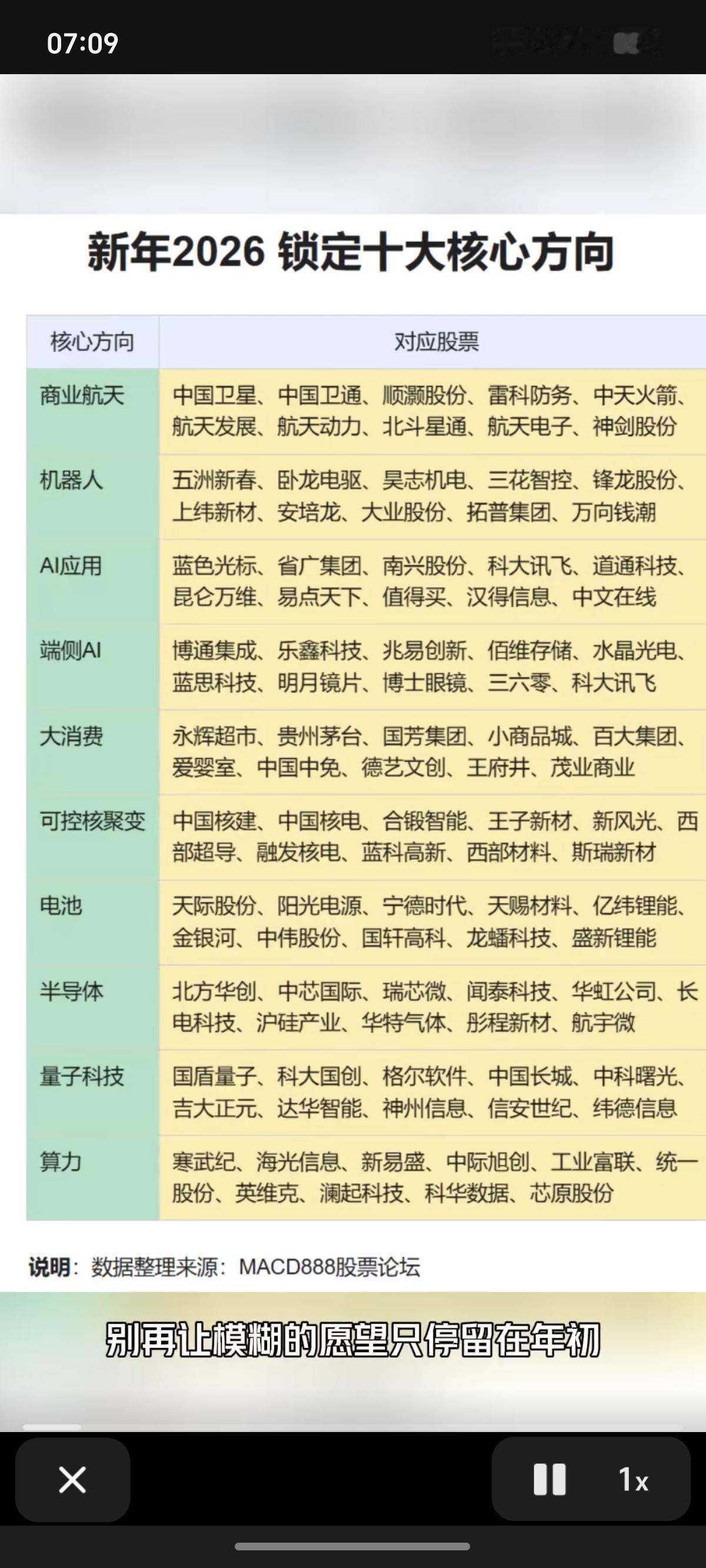
简单来说,AI在医疗领域的角色具有两面性,它既是潜力巨大的“超级助手”,也存在不可忽视的局限和风险。 一方面,AI能快速分析海量病历数据、识别影像异常,甚至在某些特定疾病筛查中超越人类医生的准确率,显著提升诊疗效率,缓解医疗资源紧张。例如,在糖尿病视网膜病变或早期肺癌的影像判断中,AI已展现出强大的辅助价值。 另一方面,AI缺乏临床经验、共情能力和整体判断力,无法理解患者情绪、社会背景和复杂病史之间的关联,容易因数据偏差或模型过拟合导致误判。 更令人担忧的是,公众可能因对技术过度信任而延误正规就医,或因误读AI建议产生“网络疑病症”。因此,理想的使用方式是将AI置于“医生主导、AI辅助”的框架下,作为初筛、提醒和知识支持的工具,而非决策者。未来,随着监管体系完善和模型透明度提升,AI有望在标准化、流程化的医疗环节中承担更多任务,但医生的临床判断与人文关怀,仍将是医疗核心不可替代的部分。 总而言之,对待AI医疗,正确的态度是“利用,但不依赖;参考,但不盲从”。AI是提升医疗效率和普惠性的有力工具,但目前它的最佳位置是医生的“助手”,而非患者的“医生”。