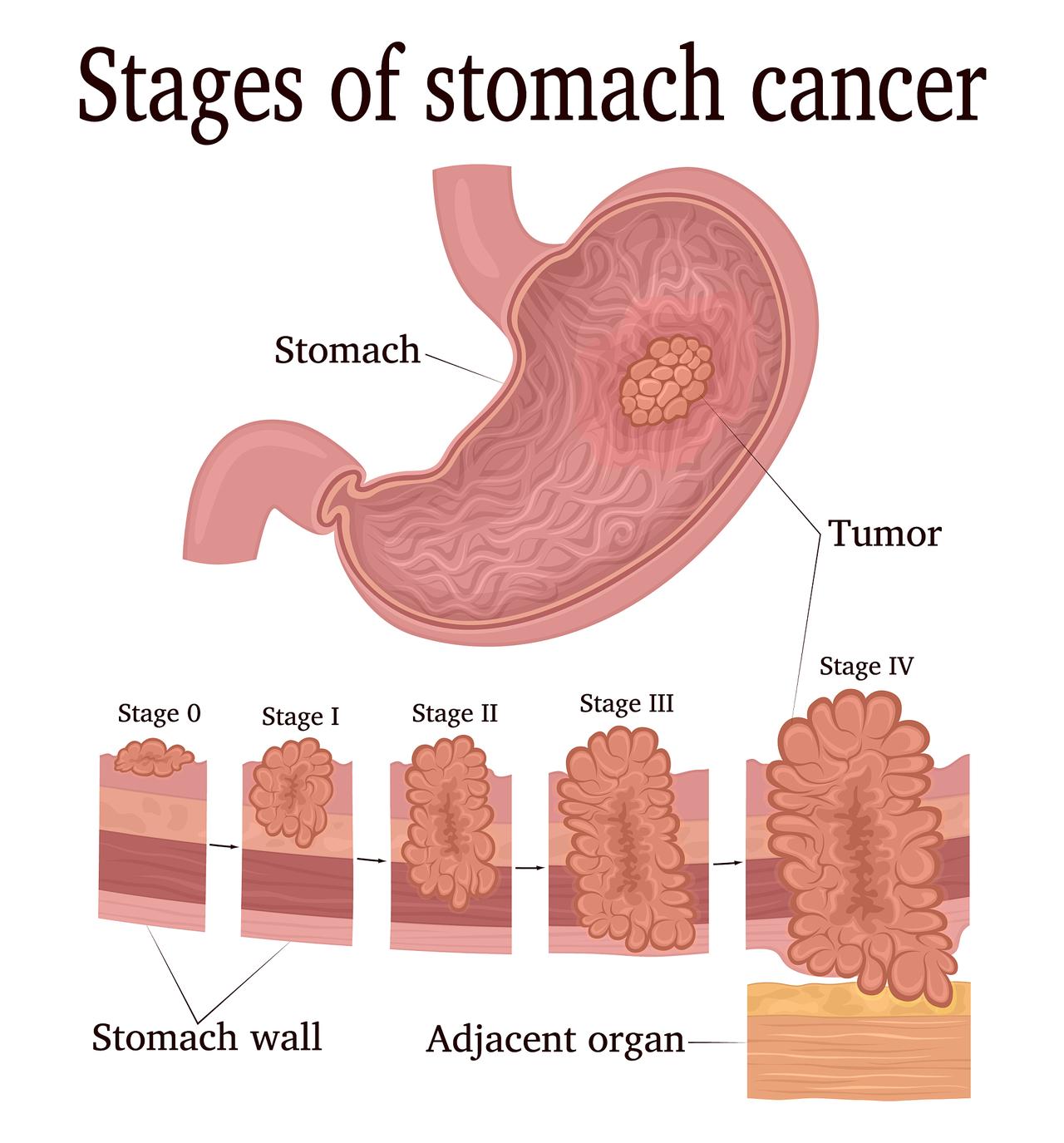
现代人快节奏的生活方式和高压的工作环境,让胃病成为困扰许多人的健康隐患。28岁的杭州外卖员小张就是一个典型案例,长期饮食不规律加上幽门螺杆菌感染未治疗,从最初的胃部不适到最终确诊为晚期胃癌,仅仅用了十年时间。这个真实案例揭示了糜烂性胃炎可能带来的严重后果,值得每个人警惕。 什么是糜烂性胃炎? 糜烂性胃炎是指胃黏膜出现多发性糜烂灶的炎症性疾病,可分为急性和慢性两种类型。急性糜烂性胃炎是上消化道出血的重要病因之一,约占上消化道出血的20%。慢性糜烂性胃炎又称疣状胃炎,症状可能并不明显,容易被人忽视。 胃镜下观察,可以看到胃黏膜表层上皮缺损,形成浅表性溃疡。这些糜烂灶看似微小,却是胃部健康的重要警示信号。从病理机制来看,幽门螺杆菌感染、药物损伤、酒精刺激及应激反应等因素都会导致胃黏膜屏障功能受损,使胃酸和胃蛋白酶能够侵袭黏膜下层。 症状识别:从隐痛到呕血的渐进式危机 糜烂性胃炎的症状表现多样,初期可能仅有轻微不适,但若不及时干预,症状会逐渐加重。最常见的表现为上腹部疼痛,多为隐痛、胀痛或灼痛,集中在上腹部正中或偏左位置,进食后或空腹时可能加剧。 消化系统症状也不容忽视,包括胀满、嗳气、食欲减退等消化不良表现。长期食欲不振会导致营养摄入不足,影响身体健康。更严重的情况下,患者可能出现恶心呕吐,呕吐物中甚至带有未消化的食物残渣。 最危险的信号当属出血相关症状。当出现呕血、黑便或柏油样便时,说明消化道已经出血。长期慢性失血会引发缺铁性贫血,表现为面色苍白、头晕、乏力等症状,这时必须立即就医。 病变进程:被忽视的"三重跳"风险 糜烂性胃炎最可怕之处在于它的渐进式发展过程,可分为三个关键阶段。第一阶段是从糜烂灶发展为消化性溃疡。数据显示,连续7天服用布洛芬等非甾体抗炎药,胃窦部糜烂率高达62%,超过1/3患者会出现隐匿性出血。 第二阶段是从慢性炎症进展为萎缩性胃炎。长期未干预的糜烂性胃炎会导致胃黏膜腺体逐渐消失,胃酸分泌减少,进而引发恶性贫血、低蛋白血症等全身代谢紊乱。 最严重的第三阶段是从癌前病变发展为胃癌。慢性糜烂性胃炎若合并幽门螺杆菌感染且未规范治疗,10年癌变率可达10%。世界卫生组织研究指出,长期未干预的患者胃癌风险较常人高2-3倍。 七大危险因素:你的生活习惯可能正在伤害胃 了解糜烂性胃炎的致病因素对预防至关重要。幽门螺杆菌感染是首要因素,全球约50%人群感染,我国家庭共餐制导致交叉感染率居全球前列。这种1类致癌菌可分泌毒素直接破坏胃黏膜屏障。 药物滥用也不容忽视,非甾体抗炎药和激素类药物长期使用会抑制胃黏膜修复。数据显示,药物导致的胃炎占比达15%以上。不良饮食习惯如高盐饮食、腌制食品、冷热交替进食等都会直接损伤胃黏膜。 酒精与咖啡因对胃的伤害常常被低估。乙醇能溶解胃黏膜表面的黏液屏障,而浓茶、咖啡中的单宁酸和咖啡因会加剧黏膜损伤。精神压力同样有害,长期压力会导致胃酸分泌紊乱,使胃黏膜血流量减少40%,延缓修复进程。 科学防治:从诊断到治疗的全方位策略 胃镜检查是确诊糜烂性胃炎的金标准,能直观评估糜烂范围与深度。碳13呼气试验可检测幽门螺杆菌感染,便潜血试验有助于判断出血程度。药物治疗方面,质子泵抑制剂可抑制胃酸分泌,黏膜保护剂能中和胃酸。根除幽门螺杆菌需要联用抗生素和铋剂。 生活管理同样重要。急性期应禁食1-2天后过渡至流质饮食,长期需避免辛辣刺激食物,戒烟限酒。规律进食细软易消化食物,保持情绪稳定。建议分餐制预防幽门螺杆菌交叉感染。症状持续或加重时应及时复诊调整治疗方案。 胃健康关乎生命质量,糜烂性胃炎看似小病,却隐藏着大风险。了解症状、识别危险因素、采取科学防治措施,才能守护好我们的"第二个大脑"。当出现胃部不适时,切忌自行用药,及时就医才是明智之举。记住那句老话:胃病三分治,七分养,保持健康生活方式才是最好的胃药。